王上上医生的科普号
- 精选 敏感性皮肤,患者应该怎么做
敏感性皮肤是一系列皮肤病的症状,它可以由多种因素引起,包括一些皮肤病和亚临床表现的皮肤病,其中玫瑰痤疮和特应性皮炎可能是其主要的潜在病因。对于敏感性皮肤的患者,除了用药以外,日常的护理也非常重要,那么,平时应该注意哪些事项呢?Pons-Guiraud教授在他的敏感性皮肤:一个复杂的多因素综合征一文中除了给出治疗建议外,对日常护理也给了很多具体的建议1.选择尽量少的护肤品,使用专为敏感性皮肤设计的产品2.选择无香料配方3.避免使用肥皂4.使用不起泡的清洁剂或温泉水喷雾器5.清洗后用纸巾轻轻拍打干燥整个区域(不要用化妆棉)6.选择质地柔和的保湿剂7.避免出现在使用空调或过热的环境中,一天多次使用保湿霜8.选用含有无刺激性表面活性剂的护发用品9.避免使用清洁或剥脱性的面膜10.避免使用含有α羟酸或维A酸的产品11.如果某样化妆品被怀疑会导致过敏,立即停用12.避免让皮肤经受以下刺激:温度改变,日晒,风,热13.不要饮酒14.观察在摄入咖啡或辣椒后皮肤是否变得更敏感,若有尽量避免15.必要的话,对抑郁或神经病理征进行治疗16.在停用化妆品3-6月后,一种一种逐步恢复使用化妆品(每间隔1-2周开始使用一种)17.记住:总有可能复发总结一下,就是出现敏感性皮肤以后,要多冷敷,不要受热;多用保湿霜,其它化妆品尽量全部停用,包括洗面奶;饮食清淡,作息规律,不能饮酒。虽然“敏感性皮肤”的概念主要是化妆品厂家在产品推广时应用,实际上,对“敏感性皮肤”这一概念的认识也确实极大地推动了功效性化妆品的研发与应用,由于皮肤屏障功能的损伤是“敏感性皮肤”的一个重要特点,因此,保湿润肤剂就成了对本病治疗及日常护理的首选产品。选择一款适合于自身的皮肤并且没有刺激的保湿润肤产品也确实是“敏感性皮肤”治疗的重要措施。本文系王上上医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
王上上 副主任医师 复旦大学附属华山医院 皮肤科3919人已读 - 精选 敏感性皮肤的诊断和治疗
随着化妆品应用的广泛以及各种不正规面部“美容”操作应用的增加,很多女性开始出现一个常见的现象,就是皮肤敏感性增加,具体表现为不能受热,皮肤变薄发红,伴有明显的瘙痒或紧绷感,并且不能使用各种化妆品。有人将问题归因于化妆品中可能有“激素”成分,有人觉得自己可能是“过敏体质”,那么,究竟什么是敏感性皮肤?怎么来治疗呢?敏感性皮肤描述的是一种由多种因素诱发的包括紧绷感、刺激感、烧灼感、疼痛感及瘙痒感等在内的自觉症状和 (或) 出现红斑、水肿、毛细血管扩张、干燥、脱屑等临床体征的皮肤状态(简单来说就是面部干、紧、痒、痛)。出现敏感性皮肤后,患者往往不能随意尝试皮肤护理产品,承受较大的困惑或痛苦。敏感性皮肤这一概念来源于化妆品市场,最早因皮肤科医生和化妆品企业发现一些人对化妆品不耐受而命名,后来又发现将化妆品的某些成分适当配比后又可以适用于这类人群,此概念开始被化妆品企业广泛应用,因为敏感性皮肤不属于专业术语,“可用于敏感性皮肤”的宣传语既起到了营销效果,又规避了化妆品法规中不得宣传治疗皮肤病的限制。敏感性皮肤的敏感性特指皮肤在生理或病理条件下发生的一种高反应状态,它并非一种独立的疾病,而是具有相同和类似表现的症候群。临床上可根据发病原因将敏感性皮肤分为原发性和继发性。原发性可能与由基因决定的皮肤结构蛋白和脂质的基因表达减少和血管高反应性有关,有些可能是特应性皮炎或玫瑰痤疮的前期表现,如大部分中重度特应性皮炎患者均感觉自己为“敏感性皮肤”。继发性因素包括炎症性皮肤病 (如痤疮)、用药(如糖皮质激素、维甲酸、水杨酸)、不恰当护肤和美白治疗、微创及有创皮肤治疗 (激光术后) 等,其机制可能是这些因素影响了皮肤屏障功能、血管和表皮神经末梢反应性。虽然面部是敏感性皮肤最常累及的部位,但也可出现在其他部位,包括头皮、颈部、躯干、阴囊等部位,女性比男性更有可能患有敏感性皮肤,这可能与女性的表皮较男性更薄,更频繁地使用个人护理产品及化妆品有关。敏感性皮肤主要是自我感觉症状的异常,并不一定伴随可见的皮肤改变,其潜在的发病机制可能涉及皮肤屏障、神经敏化、血管反应和免疫系统等多方面,临床上可以进行乳酸刺痛试验、辣椒素试验、经表皮水分丢失测定等帮助确定患者皮肤的敏感状态,大部分情况下过敏源检测对本病没有价值,一般不需要进行。治疗上本病没有统一标准方案,可根据不同的发病基础制定相应的策略,伴发皮肤炎症性疾病如玫瑰痤疮、特应性皮炎时要配合使用局部和系统抗炎症治疗,如口服抗组胺药物、复方甘草酸片,外用抗炎症药物包括短期使用弱效糖皮质激素软膏、钙调神经磷酸酶抑制剂等。不伴发皮炎者应注重对皮肤屏障功能的修复,皮肤屏障功能和角质形成细胞及细胞间脂质如神经酰胺、脂肪酸等成分相关,富含神经酰胺的护肤品对改善屏障功能有较好的效果。为减少复发次数,在联合保湿剂治疗的基础上,长疗程间歇抗炎治疗也可作为一种重要的治疗手段。真皮内注射肉毒素也可在一定程度上抑制面部毛细血管扩张,改善面部潮红,在临床上也得到越来越多的应用。本文系王上上医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
王上上 副主任医师 复旦大学附属华山医院 皮肤科6233人已读 - 皮肤肿瘤 光动力治疗鲍温病
光动力在浅表皮肤肿瘤方面有较多的应用,除日光性角化病、浅表基底细胞癌之外,对鲍温病也有较好的疗效。 鲍温病(Bowen Disease)是一种常见的原位皮肤鳞状细胞癌。所谓原位,是指肿瘤细胞仅局限于表皮层,没有侵袭更深的层次,故而属于非常早期的皮肤恶性肿瘤,治疗效果较好。 鲍温病临床表现为境界清晰的红褐色斑块,上面可以有少量鳞屑 ,但其边缘不甚规则。 鲍温病的病理表现可见表皮细胞具有异型性,细胞核大小不一、染色深、有丝分裂y 像多见,异形细胞不突破基底膜。 手术切除术是鲍温病最有效的治疗方法。如果是特殊部位的鲍温病或患者难以行手术切除,可以考虑光动力治疗,一般治疗4次,每周一次,光动力治疗前可行冷冻等预处理。术后需要密切随访,如果皮损复发要及时再次治疗。
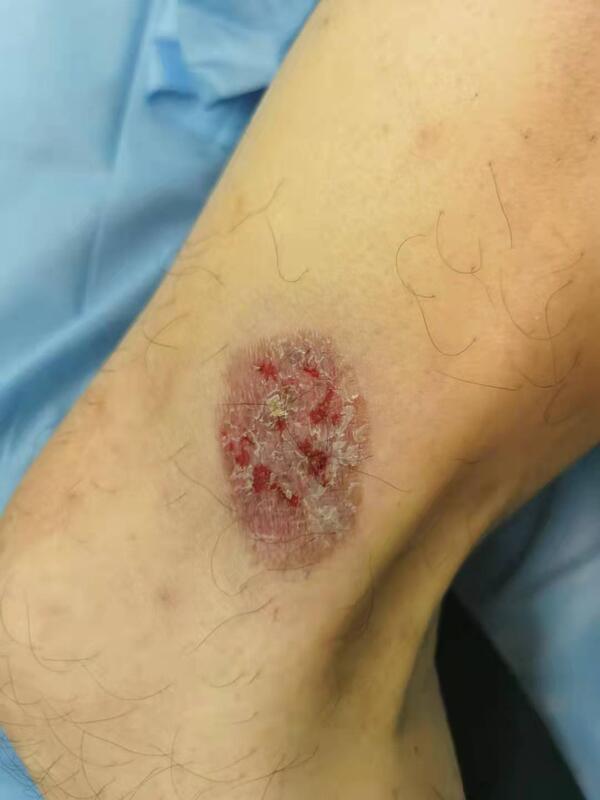 王上上 副主任医师 复旦大学附属华山医院 皮肤科2014人已读
王上上 副主任医师 复旦大学附属华山医院 皮肤科2014人已读 - 皮肤肿瘤 可以选择光动力治疗的皮肤肿瘤
之前介绍了两种可以应用光动力治疗的皮肤疾病:日光性角化病和浅表性基底细胞癌。其实光动力的应用范围广泛,对多种疾病可以进行治疗或辅助治疗。光动力疗法为应用光敏剂敷在皮损处,待皮损将药物吸收后行光照治疗,这时光线激发被机体吸收的光敏剂,产生单线态氧,从而杀伤肿瘤细胞。光动力的特点决定了它主要作用于浅表皮损,所以对局限于皮肤表浅部位的日光性角化病和浅表性基底细胞癌效果良好,对于主要累及表皮的HPV感染,如尖锐湿疣、寻常疣应用光动力也具有较好的效果。另外,原位鳞状细胞癌(鲍温病)由于并未突破基底膜,也可以应用光动力疗法进行治疗,并且可以获得较高的肿瘤清除率。而对于侵袭程度较深的结节性基底细胞癌、鳞状细胞癌,单独使用光动力往往难以完全清除皮损,不建议单独治疗。可以和外科手术联合,即在手术切除的前提下,术后应用光动力,可以进一步清除皮损并改善预后,防止复发。所以,选择合适的适应症对光动力治疗至关重要,对于累及程度较浅的肿瘤可以单独应用光动力治疗,目前应用最广、效果也比较好的皮肤肿瘤包括日光性角化病、浅表性基底细胞癌和原位鳞状细胞癌(鲍温病)。而侵袭程度较深的肿瘤应尽量手术切除,为减少复发可适当联合应用光动力治疗。
王上上 副主任医师 复旦大学附属华山医院 皮肤科723人已读 - 皮肤肿瘤 光动力治疗浅表型基底细胞癌
基底细胞癌是皮肤科常见的皮肤肿瘤,多见于老年人,好发于头、面、颈及手背等处,尤其是面部较突出的部位。 本病初发为单个肤色到暗褐色浸润的小结节,典型者表现为蜡样、半透明状结节,有高起卷曲的边缘,呈串珠样。皮损中央可以破溃,结黑色坏死性痂,中心坏死向深部组织扩展蔓延,可以深达骨组织。基底细胞癌包括结节型、表浅型、色素型、硬斑病样型等。对本病的治疗一般是手术切除为主,不过对其中一种类型:浅表型基底细胞癌也可以通过非手术方法,如光动力进行治疗,特别是特殊部位如眼周、鼻部、口唇周围等重要结构旁的基底细胞癌,应用光动力可以获得较为美观的治疗结果。鼻部浅表型基底细胞癌光动力治疗前光动力治疗后应用光动力治疗浅表型基底细胞癌避免了对重要解剖结构的损伤,得到了较好的美容效果,对不适合手术的患者是个较好的治疗选择。光动力治疗后的患者需定期随访。
王上上 副主任医师 复旦大学附属华山医院 皮肤科1037人已读 - 皮肤肿瘤 光动力治疗日光性角化病的方法
光动力因其对肿瘤组织有较好的选择性,无明显痛苦,创伤小,不受皮损数目和部位限制以及可重复治疗的优点 ,成为日光性角化病治疗的主要方法之一。我们来看看光动力疗法在临床治疗中的具体应用方法。预处理预处理是光动力治疗的第一步,临床应用过程中,应根据患者的具体情况,做适当的预处理,并调整治疗次数或联合其 他治疗方式,从而达到更为有效的治疗结果。预处理方法包括激光、冷冻、切削、磨削、微针等方法,好的预处理能极大的增加光敏剂的吸收,减少光动力负担,提高治疗效果。配制药物ALA药物可配制成一定浓度的溶液、乳膏、凝胶三种不同剂型外敷给药。临床应用时需新鲜配制,保存时间不宜超过4 小时。新鲜配制20%浓度的 ALA乳膏或溶液敷于皮损及其周边1 cm范围,避光封包3~ 6 h。光源照射采用红光照射(100-200 J/cm2,60-150 mW/cm2)20-30分钟,每周治疗1次。连续3-4次,重复治疗次数一般不超过6次。照光时间越长、功率密度越大,即能量密度越大,ALA-PDT疗效越好,不良反应也越重。对于体表多发、面积广泛的病变推荐采用照射光斑大的LED光源。随访治疗疗程结束后应至少随访1年。
王上上 副主任医师 复旦大学附属华山医院 皮肤科1067人已读 - 皮肤肿瘤 光动力治疗日光性角化病的原理
光动力疗法(Photodynamic Therapy,PDT)是用光敏药物和激光活化治疗疾病的一种新方法。用特定波长照射皮损部位,能使选择性聚集在皮损组织的光敏药物活化,引发光化学反应破坏皮损。光动力疗法因其操作方便、无创、对皮损清除率高,并且不破坏组织原有的结构和功能,有美容效果,目前可用于多种疾病的治疗,特别是尖锐湿疣、寻常疣、痤疮、浅表皮肤肿瘤如鲍温病等疾病的治疗。日光性角化病作为癌前期病变,光动力对其有较好的治疗效果,目前已成为不能手术患者的首选治疗。我们来看一下光动力治疗日光性角化病的具体原理。光动力疗法的基本要素是组织氧、光敏剂和激光光源。首先在皮损部位外敷光敏剂,组织摄取光敏剂后将其储于皮损内,随后在适当波长光线局部照射后,光敏剂被激活,产生光敏效应,杀伤组织中的肿瘤细胞、病毒感染细胞及其他过度增殖细胞。皮肤科目前最长用的光敏剂主要是5-氨基酮戊酸(5-Aminolevulinic acid,ALA),是一种天然的亲水性小分子化合物,广泛存在于动物和植物线粒体中,本身并不具备光敏性,但却是光敏性物质原卟啉IX的前体化合物。ALA被组织吸收后,会在细胞线粒体内合成PpIX,PpIX在亚铁螯合酶的催化下与Fe2+生成亚铁血红素,对人不造成伤害。但是当局部给予大量外源性ALA后,ALA选择性地聚集在增生旺盛的肿瘤细胞内,生成大量的PpIX,过量的PpIX无法全部转换成亚铁血红素,从而大量蓄积在细胞中,光照后PpIX能产生活性氧损伤周边的细胞。临床光动力治疗时建议以630nm左右的红光照射为主,尤其是对于病变较深的病灶。所以,ALA光动力疗法治疗日光性角化病的机制是外敷光敏剂后,组织中异常的上皮细胞吸收大量ALA 并转换成PpIX,而正常细胞无过量PpIX生成,经630nm红光光源照光后PpIX生成氧活性物质,对异常的细胞起到选择性杀伤作用,从而清除异常细胞产生治疗作用。
王上上 副主任医师 复旦大学附属华山医院 皮肤科1214人已读 - 皮肤过敏 特应性皮炎新型药物
中心:华山医院皮肤科 药物介绍:从美国引起的磷酸二酯酶4抑制剂。 试验分期:2期 总试验周期:3个月 要求:1.年龄18-65周岁 2.筛选前皮肤皮疹,瘙痒至少1个月,符合特应性皮炎诊断。 3.皮炎累积面积占体表面积5-30% 4.除AD外,受试者健康状况好 若有意可周五上午到华山医院门诊三楼13号诊室找王上上医生,挂皮肤科普通门诊即可
王上上 副主任医师 复旦大学附属华山医院 皮肤科780人已读 - 图文文章 什么是日光性角化病?应该怎样治疗?
日光性角化病又称光线性角化病(actinic keratosis,AK)或老年性角化病,是皮肤科较为常见的一种主要累及老年人群的癌前期病变。本病在经常遭受日晒的老年人群中较为常见,病损多见于中年以上人群的日光暴露部位,如面部,头皮,耳廓,手背等。本病的发生与炎症反应、氧化应激、免疫抑制等有关,主要原因是紫外线长期照射皮肤损伤了表皮细胞的DNA,受损DNA不能完全修复以致发生突变,从而出现表皮结构异常和角质形成细胞发育不良,进而出现临床皮损。日光性角化病皮损表现为红斑、丘疹或斑块,通常边界不清,并且可见角化性鳞屑,去除鳞屑可见下方的红色基底。病变可为单个或多个,其颜色可以是粉红色、红色或褐色。本病是一种癌前期病变,进一步发展可能出现鳞状细胞癌。在可见的 AK 皮损周围同时存在着亚临床、不可见的光损伤区域,其可以转化为临床可见或复发的 AK 病变和与日光相关性皮肤癌,目前这个过程称为区域性癌变。因此,所有的 AK 均需要得到充分治疗。日光性角化病的诊断主要根据症状体征和皮肤活检,皮肤镜作为一种快速、无创的检查方法,对日光性角化病的诊断具有较高的灵敏度和特异性,可帮助临床辅助判断。目前治疗日光性角化病的治疗方式大体上分为:皮损定向疗法和区域定向疗法,前者包括冷冻、外科切除、激光,后者包括外用药(5-氟尿嘧啶、双氯芬酸、吡罗昔康、咪喹莫特等)及光动力疗法(photodynamic therapy,PDT)。外用药物首选咪喹莫特乳膏,这是一种Toll样受体7的激动剂,可刺激细胞因子产生并提高细胞免疫功能,对肿瘤细胞具有直接凋亡作用,尤其适用于无法手术和光动力治疗的患者。光动力治疗日光性角化病也较为有效,皮损外敷光敏剂后被足够长度的光激活,细胞线粒体中产生称为原卟啉 IX 的代谢产物,其与细胞内的氧接触,选择性地引起细胞凋亡和坏死,从而引起皮损的清除。 光动力治疗前 光动力治疗后冷冻是一种广泛使用的疗法,用液氮破坏单个病变,不过这种治疗的主要缺点是不能治疗亚临床病变,且复发率很高。手术切除主要用于可疑的单一病变,以排除侵袭性鳞状细胞癌的可能性。不过切除有一定局限性,对大面积皮损难以处理并且缺乏对相邻亚临床病变的治疗。总体来说,目前通常需要多种方法综合治疗日光性角化病患者的皮损,临床医生需要根据患者的经济能力、病灶大小、病灶部位、遗传基础以及转化为鳞癌的风险等因素,为每位患者制定个体化治疗方案。
王上上 副主任医师 复旦大学附属华山医院 皮肤科3260人已读 - 视频 特应性皮炎的新型治疗药物简单介绍
 王上上 副主任医师 复旦大学附属华山医院 皮肤科1630人已观看
王上上 副主任医师 复旦大学附属华山医院 皮肤科1630人已观看






